Introduction
Les maladies chroniques ne font qu’accroître dans notre société actuelle. Grâce au déploiement et aux avancées de la médecine, elles sont désormais plus facilement diagnostiquées et traitées.
D’après l’Organisation Mondiale de la Santé, les maladies chroniques sont à l’origine de 41 millions de décès chaque année, soit 74 % de l’ensemble des décès dans le monde1. Ce pourcentage reste conséquent malgré l’évolution de notre société actuelle, l’hyper-modernité qui nous touche et les nouvelles recherches scientifiques.
De nombreux facteurs entrent en jeu après l’annonce de la maladie et la qualité de vie des patients atteints de maladie chronique peut se retrouver altérée. Ceci peut entrainer une diminution de la santé mentale, potentiellement une perte de confiance en soi.
Par la suite, si une rupture identitaire se crée, des changements peuvent s’opérer. Ils peuvent être d’ordre physique mais aussi psychologiques. Tout cela peut créer un déséquilibre dans la vie de la personne.
Une prise en charge pluridisciplinaire est essentielle et doit être mise en place afin de s’assurer d’un bon suivi.
C’est au sein de cette prise en charge que l’éducation thérapeutique du patient prend toute son importance.
Nous pourrons nous questionner dans un premier temps sur un éventuel lien entre les maladies chroniques et la perte de confiance en soi. Puis dans un second temps nous nous intéresserons à l’éducation thérapeutique du patient qui peut être proposé lors de l’annonce d’une pathologie chronique, son aide apportée et ses bienfaits.
Nous pourrons alors nous demander si l’ETP peut permettre d’accroitre sa confiance en soi lorsque la personne est atteinte d’une maladie chronique.
I. Quel lien la confiance en soi et les maladies chroniques entretiennent-elles ?
1. Définitions
a. Maladies chroniques
Selon l’Organisation Mondiale de la Santé, les maladies chroniques sont définies comme des affectations de longue durée qui en règle générale, évoluent lentement (Maladies non transmissibles, 2022). De multiples maladies chroniques existent, tels que l’asthme, le diabète, le cancer, les maladies cardiovasculaires ou encore les accidents vasculaires cérébraux.
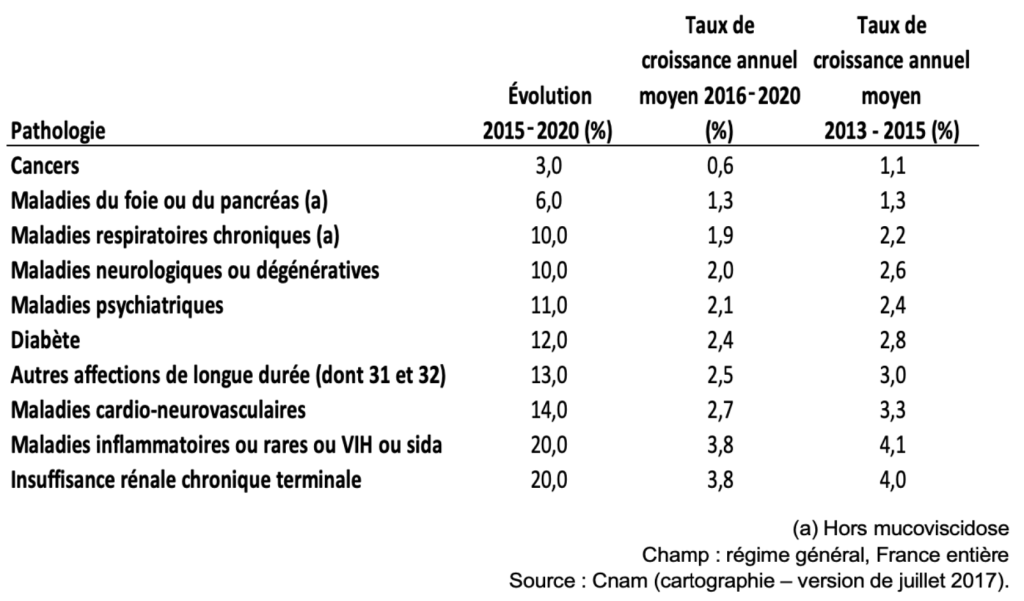
La prévalence des maladies chroniques ne fait qu’accroître (annexe 1); en France, en 2012, 37 % des plus de 15 ans, soit 19 millions de personnes étaient atteintes d’une maladie chronique, dont 13 millions avec une limitation dans la vie courante (Vivre avec une maladie chronique, 2022). Il est important de prendre en considération les conséquences qu’impliquent les maladies chroniques dans la vie du patient mais aussi dans celle de ses proches.
Elles sont considérées comme des affectations de longue durée (ALD) et donc souvent prise en charge par l’assurance maladie, en ce qui concerne les soins et besoins dûs à la pathologie.
b. Confiance en soi
La confiance en soi s’appuie sur l’estime de soi, elle se définit comme la croyance que l’individu a en ses capacités, ses compétences.
Est ce que je me sens capable d’atteindre tel ou tel but ? Est ce que j’ai les capacités pour y parvenir ?
Cette dernière n’est pas innée, elle s’acquiert avec le temps et les expériences de la vie. On peut parler d’un concept qui est évolutif, qui se construit petit à petit mais qui peut aussi se déconstruire selon les obstacles rencontrés. Elle n’est pas fixe dans le temps.
La confiance en soi est donc reliée à d’autres concepts, notamment à l’affirmation de soi, la perception de soi ou encore à l’estime de soi. Toutes ces notions constituent un cercle vertueux puisqu’elles s’enrichissent l’une de l’autre.
D’après Rosenberg, l’estime de soi peut se définir comme « une orientation positive ou négative envers soi-même ; une évaluation globale de sa valeur ». Autrement dit, c’est ce que la personne pense qu’elle vaut. Ce dernier a présenté une échelle de l’estime de soi (annexe 2), qu’un praticien peut proposer à ses patients, elle permet d’évaluer la valeur que l’individu se donne. Grâce à cet outil, il est plus facile de dégager des axes de travail et des points à améliorer, mais aussi de mieux comprendre la personne.
Albert Bandura, docteur en psychologie, parlera plutôt de sentiment d’efficacité personnelle (SEP). Selon sa théorie, « le fonctionnement et le développement psychologique doivent être compris en considérant trois facteurs en interaction: le comportement, l’environnement et la personne » (Rondier, 2004).
2. Perte de confiance en soi lors d’une maladie chronique…
L’annonce de la maladie a toute son importance pour la suite de la prise en charge. Le sujet peut vivre cela comme une rupture identitaire plus ou moins difficile à surmonter. C’est pourquoi il est très important de savoir trouver les mots, de prendre du temps pour expliquer au patient.
Après l’annonce de la maladie, de nombreuses difficultés peuvent malheureusement s’installer dans le quotidien de l’individu. Telles que des difficultés sociales et professionnelles, la personne se sentant souvent à l’écart de part son handicap ou ses capacités; ou se mettant à l’écart elle même. Le rapport aux autres et à soi se voit perturbé.
De nombreuses émotions peuvent surgir et le comportement peut se voir modifié. La tristesse, la colère, la peur ont toute leur place dans ce qu’on appelle, le cycle d’acceptation de la maladie, qu’on peut comparer à une période de deuil. Le deuil de son ancien « soi ». Il est propre à chaque personne mais on retrouve tout de même des signes communs : le choc, le déni, la résignation et l’acceptation.
Chaque maladie chronique est constituée de son lot de particularités telles que « ses causes, sa sévérité ou sa gravité, sa durée d’évolution ou son ancienneté, notamment sa possibilité de guérison, de rémission, de rechute ou d’évolution par poussées, et enfin ses conséquences, en particulier sur le fonctionnement de l’individu »(Briançon et al., 2010).
La qualité de vie des patients se voit donc altérée par ces particularités bien présentes.
Selon ce qu’elle implique; des changements physiques, un régime alimentaire contraignant, des douleurs et des effets secondaires; la confiance en soi que la personne avait réussi à se construire jusqu’à présent peut se montrer en danger.
En effet, comme nous l’avons expliqué ci-dessus, la confiance en soi se construit mais peut aussi se déconstruire assez rapidement avec les expériences de la vie.
Par exemple, un changement physique, comme une prise de poids suite à une prise médicamenteuse, modifie l’apparence physique et donc la perception que l’individu va avoir de soi. Cela peut créer un complexe, entraînant une estime de soi qui va baisser notamment avec la perception du regard des autres.
Tout ceci va alors faire diminuer la confiance en soi que se porte l’individu, et le cercle vertueux va devenir un cercle vicieux.
Le lien entre les maladies chroniques et la confiance en soi parait alors évident. Bien qu’il ne faille pas en faire une généralité, beaucoup de personnes perdent leur confiance en soi à cause des changements qu’induit la pathologie chronique.
II. L’éducation thérapeutique du patient, une aide précieuse
1. Définition
L’éducation thérapeutique du patient à pour but de « donner aux patients les connaissances et compétences d’auto-soins et d’adaptation à la maladie qu’ils estiment nécessaires pour mieux vivre avec leur maladie chronique »(Gross & Gagnayre, 2018).
Afin de dispenser l’éducation thérapeutique du patient il est nécéssaire et obligatoire de suivre une formation pour acquérir les compétences demandées.
L’ETP est un dispositif complémentaire au suivi médical lorsque le diagnostic de maladie chronique est posé. En effet, sans remettre en question les effets de la médecine, nous nous sommes aperçus qu’ « environ 50 % des patients atteints de maladies chroniques observent mal ou insuffisamment leur traitement, avec des conséquences en termes de morbi-mortalité (aggravation de leur pathologie, apparition plus précoce de handicaps, recours plus fréquent à l’hospitalisation, raccourcissement de la durée de vie…) et/ou de qualité de vie »(Gallois et al., 2009).
Ceci est une donnée statistique non négligeable étant donné la nécessité pour le patient atteint d’une pathologie chronique de suivre son traitement, et par ailleurs la dangerosité à laquelle il est confronté s’il choisit de ne pas le prendre.
L’ETP doit donc être totalement intégrée dans la prise en charge et dans le traitement.
2. L’ETP au sein de la maladie chronique
Le patient peut se sentir spectateur de sa pathologie, éventuellement non pris en compte dans les décisions médicales, impuissant ou encore non écouté malgré le fait que ce soit lui qui vive avec sa maladie au quotidien. Ce sentiment de perte de contrôle dans sa propre vie, d’impuissance amène à ce qu’on nomme le « powerlessness ».
Il est donc important que le patient devienne, non plus spectateur, mais acteur dans sa prise en charge, qu’il comprenne ce qu’il se passe. Qu’un professionnel de santé prenne le temps de lui expliquer sa pathologie, en quoi elle consiste, le traitement à suivre, et surtout, pourquoi il doit le suivre, quelles sont les conséquences d’une non-prise de son traitement etcétéra. La communication est essentielle.
On parle alors d’un « réel partenariat »(Gallois et al., 2009) avec le patient, d’un échange d’informations qui vont enrichir aussi bien le praticien que le patient.
Pour que ce partenariat se produise, il est primordial qu’une alliance thérapeutique ait été préalablement mis en place.
3. Confiance en soi et ETP
Si le patient donne son autorisation pour suivre l’éducation thérapeutique, un programme personnalisé peut être établi en identifiant ses besoins et ses ressources.
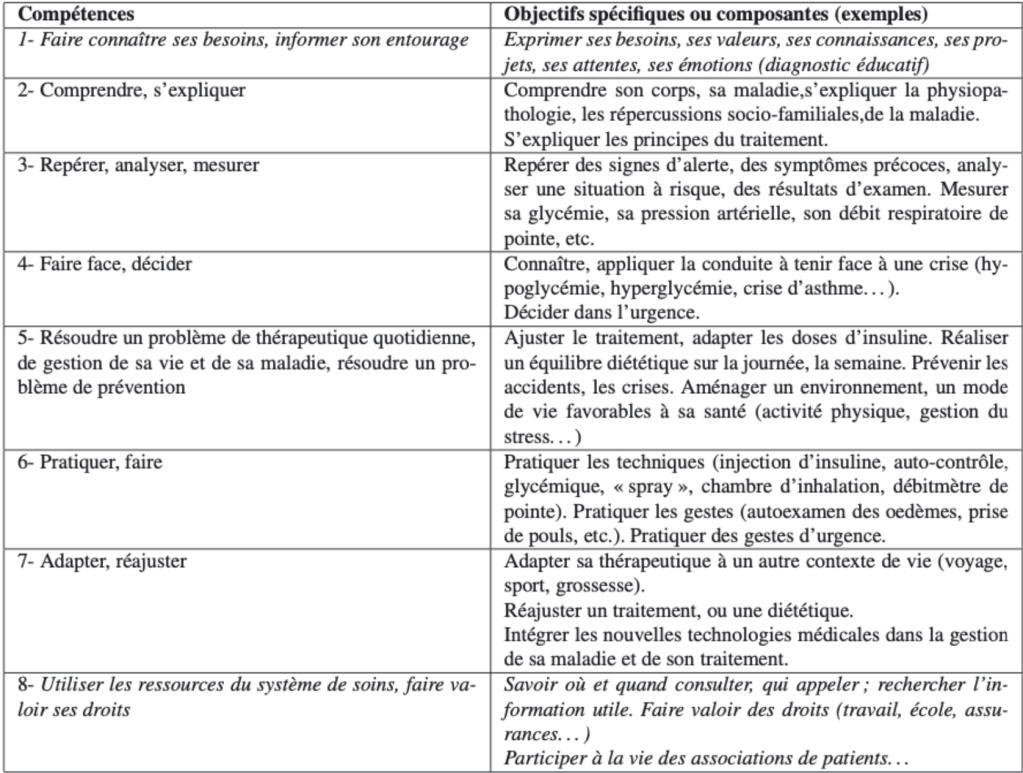
Les programmes d’éducation thérapeutique du patient ont pour objectifs d’aider l’individu à acquérir des compétences (annexe 3) lui permettant de mieux vivre et de s’adapter à sa maladie. Ce sont des compétences qui se rapprochent le plus fidèlement possible de ce que le patient est amené à rencontrer quotidiennement et sont donc définis selon ses besoins. La personne pourra se voir sortir de sa zone de confort et peut être amenée à se dépasser afin d’acquérir ces dernières.
Effectivement, elles ne peuvent se réaliser « sans un certain degré de confiance en soi, d’image de soi positive et de perception de son auto-efficacité »(d’Ivernois & Gagnayre, 2011). Ce qui implique que plusieurs facettes de la personnalité sont travaillées grâce aux différentes méthodes et techniques mise en œuvre.
L’organisation d’un programme personnalisé permet donc d’aider et d’accompagner les patients, outre la maladie, a travailler sur leur confiance en soi et leur estime de soi.
De plus, comme expliqué ci-dessus, l’implication du patient dans sa maladie ne va qu’être bénéfique pour lui. La possibilité d’avoir plus de contrôle et de devenir autonome est très importante dans la prise en charge proposée. Grâce aux outils qui lui ont été fournis en éducation thérapeutique du patient, il va pouvoir agir, regagner confiance en lui et s’estimer à une plus haute valeur.
Cet engagement induit par l’ETP va alors entraîner un bien-être pour le patient, que l’on pourrait même qualifier de « mieux-être ».
Si nous reprenons les bases de l’éducation thérapeutique du patient, le principal but est de rendre la personne autonome, d’augmenter ses capacités à prévenir d’éventuelles complications mais aussi de stabiliser ou d’améliorer sa qualité de vie.
Selon la définition de l’OMS, la qualité de vie est la « perception qu’à un individu de sa place dans l’existence, dans le contexte de la culture et du système de valeur dans lesquels il vit, et en relation avec ses objectifs, ses attentes, ses normes et ses inquiétudes ». Il est à noter qu’elle ne peut être évaluée que par la personne qui le vit.
Lors de la présence d’une maladie dans la vie d’un individu, la qualité de vie peut se voir altérée. Il est très important de pouvoir revenir dessus et d’essayer de l’améliorer afin que la personne ne perde pas espoir et puisse vivre au mieux. En effet, une qualité de vie jugée médiocre va affecter le mental et la perception; ce qui peut notamment contribuer à un retrait social et sociétal. Un cercle vicieux peut se mettre en place, engendrant une perte de confiance en soi et en ses capacités.
Enfin, la participation à un programme d’ETP permet au patient d’apprendre à connaître et à respecter ses limites; à mieux se connaitre lui même. Qui plus est de créer de nouvelles possibilités auxquelles la personne n’avait pas forcément pensé, ou bien qui lui paraissaient impossible au vu de sa pathologie chronique; comme un voyage.
Conclusion
Pour conclure, les maladies chroniques engendrent une multitude de maux et de contraintes dans la vie du patient. Ce changement de vie va avoir des impacts physiques et psychiques, et peut contribuer à une véritable perte de confiance en soi pour la personne qui le vit. Le point positif est que, puisque la confiance en soi n’est pas figée dans le temps, elle peut à nouveau se reconstruire malgré la pathologie.
Grâce à l’éducation thérapeutique du patient, les soignants vont pouvoir accompagner les soignés dans leur pathologie. Ils vont créer une autonomisation, une compréhension de leur maladie et vont essayer d’améliorer leur qualité de vie. Par la faveur de ce chemin parcouru, les patients vont pouvoir avoir une autre approche et une autre vision de leur maladie chronique; cela peut avoir un effet bénéfique sur leur mental et donc sur la confiance en soi qu’ils se portent.
L’éducation thérapeutique du patient n’est sûrement pas à définir comme une solution mais peut tout de même se présenter comme une réponse à la perte de confiance en soi dans les maladies chroniques. Puisque qu’elle peut permettre, en travaillant indirectement ou directement dessus, d’accroître la confiance en soi et l’estime de soi.
Il serait intéressant de se questionner sur d’éventuelles autres prises en charge pouvant avoir une influence positive et évolutive sur la confiance en soi.
Résumé en anglais
To conclude, chronic diseases generate a multitude of ailments and constraints in patient’s life. This life change will have physical and psychological impacts, and can contribute to a real loss of self-confidence for the person experiencing it.
The positive point is that, since self-confidence is not frozen in time, it can be rebuilt again despite the pathology.
Thanks to therapeutic patient education, caregivers will be able to support patients in their pathology. They will create empowerment, an understanding of their disease and will try to improve their quality of life. Thanks to this path taken, patients will be able to have another approach and another vision of their chronic disease; this can have a beneficial effect on their mind and therefore on their self-confidence.
Therapeutic patient education is certainly not to be defined as a solution but can still be presented as a response to the loss of self-confidence in chronic diseases. As it can allow, by working indirectly or directly on it, to increase self-confidence and self-esteem.
Annexes

Bibliographie
(1) Maladies non transmissibles. (2022, 16 septembre). https://www.who.int/fr/news-room/fact- sheets/detail/noncommunicable-diseases
(2) Vivre avec une maladie chronique –. (2022, août 1). Ministère de la Santé et de la Prévention.
(3) Rondier, M. (2004). A. Bandura. Auto-efficacité. Le sentiment d’efficacité personnelle.L’Orientation scolaire et professionnelle, 33/3, 475-476. https://doi.org/10.4000/osp.741
(4) Briançon, S., Guérin, G. & Sandrin-Berthon, B. (2010). Les maladies chroniques. Actualité etdossier en santé publique, 11-53.
(5) Gross, O. & Gagnayre, R. (2018). Une éducation salutogénique basée sur les capabilités des patients : une nouvelle composante de l’éducation thérapeutique. Education Thérapeutique du Patient – Therapeutic Patient Education, 10(1), 10501. https://doi.org/10.1051/tpe/2018003
(6) Pierre Gallois, Jean-Pierre Vallée & Yves Le Noc. (2009). Éducation thérapeutique du patient – Le médecin est-il aussi un « éducateur » ? MEDECINE : DE LA MEDECINE FACTUELLE A NOS PRATIQUES, 5(5), 218-224. https://doi.org/10.1684/med.2009.0424
(7) d’Ivernois, J. F. & Gagnayre, R. (2011). Compétences d’adaptation à la maladie du patient : une proposition. Education Thérapeutique du Patient – Therapeutic Patient Education, 3(2), S201-S205. https://doi.org/10.1051/tpe/2011103
(8) Rouget, S. (2014). Lorsque la maladie chronique rencontre l’adolescence. Enfances & Psy, 64, 45-56. https://doi-org.lama.univ-amu.fr/10.3917/ep.064.0045
(9) Janner-Raimondi, M., Bedoin, D. & Baeza, C. (2019). Configurations d’un espace d’alliance thérapeutique et de négociation du soin, entre un adolescent malade chronique, ses parents et des soignants. Phronesis, 8, 62-71.
(10) Benedetto, P. (2008). Chapitre 4. Le soi. Dans : , P. Benedetto, Psychologie de la personnalité (pp. 51-60). Louvain-la-Neuve: De Boeck Supérieur.